什麼是甲狀腺機能低下症?

什麼是甲狀腺機能低下症?
甲狀腺機能低下症是一種內分泌系統疾病。「甲狀腺機能低下症」一詞描述了一組臨床症狀,導致甲狀腺組織中的甲狀腺素作用減弱。
在這篇文章中,我們將研究這種疾病的生物學原因。
下視丘-垂體-甲狀腺軸的功能
TSH(促甲狀腺素,又稱促甲狀腺激素)是在腦垂體前葉接受下視丘荷爾蒙TRH(甲釋素,又稱甲狀腺促素釋素)後分泌的激素。
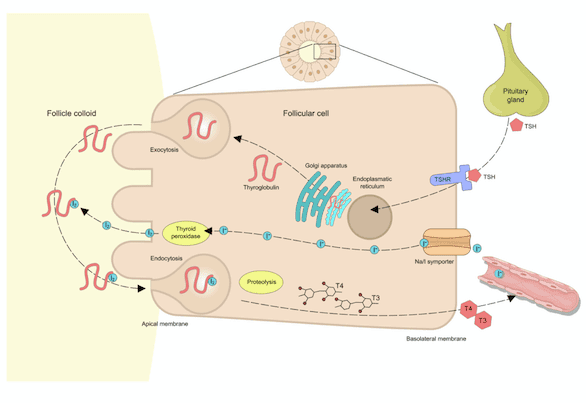
TSH與特殊受體結合。這些都位於甲狀腺細胞中。在反應時,這一系列過程的最終結果是甲狀腺素的生成和分泌。
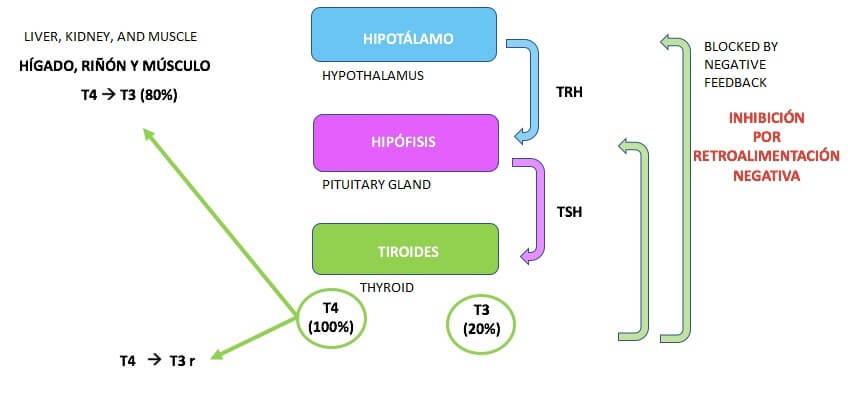
- T4(左旋甲狀腺素)只在甲狀腺中產生。
- 大約20%的T3(三碘甲狀腺原胺酸)是在甲狀腺中產生。另外的80%是在目標組織用T4製成的。此過程是由脫碘酶進行的。
- 一部分T4激素轉化為其不活動的形式T3r,這也是由脫碘酶執行的。
這是經由回饋機制來調節的。當T3和T4的濃度達到生理值時,會抑制TSH和TRH的生成。換句話說,它們會停止刺激這些激素的分泌。
甲狀腺機能低下症的主因是什麼?
主因是激素分泌減少,這是大多數情況下發生的事。根據此變化引起的解剖水平,甲狀腺機能低下症可分為原發性、繼發性和三級性。
原發性甲狀腺機能低下症
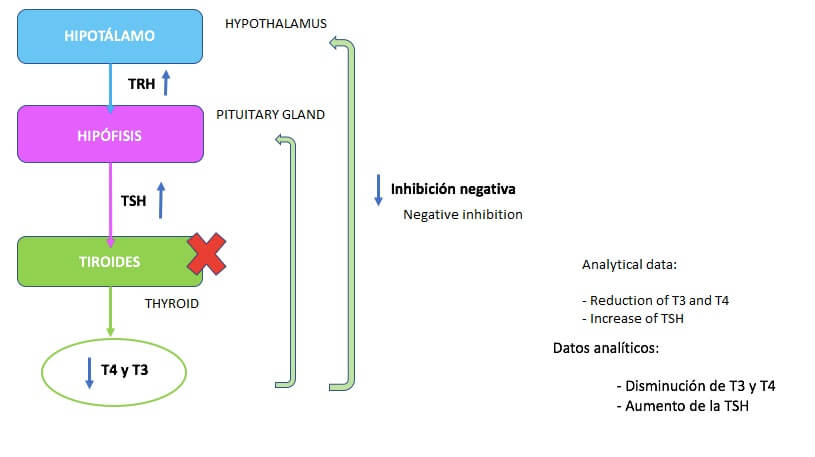
這種類型發生在甲狀腺本身。腺體減少甲狀腺激素的生成,原因如下:
- 因為腺體量的缺乏,造成腺細胞的數量和其生成的激素量的減少。這是慢性淋巴球性甲狀腺炎(成人甲狀腺機能低下症的主因)所導致的,也是放射性碘治療或甲狀腺切除術(甲狀腺的全部或部分切除)後的結果。
- 因為甲狀腺發育的先天缺陷。
- 因為飲食中缺乏碘,這是開發中國家甲狀腺機能低下症的主因。
- 由於甲狀腺激素生成的阻礙。甲狀腺激素的生成過程可能因為內在或外在原因而改變。當來自內在因素時,此變化是由於生成過程中的激素不足。當來自外在因素時,大部分是由於服用某些藥物(鋰鹽)。
由於下視丘-垂體-甲狀腺軸遵循負回饋機制,甲狀腺激素的下降會導致TSH(最終增加甲狀腺激素)的增加。
TSH高於正常值的增加,是診斷原發性甲狀腺機能低下症最敏感的分析數據。
繼發性甲狀腺機能低下症
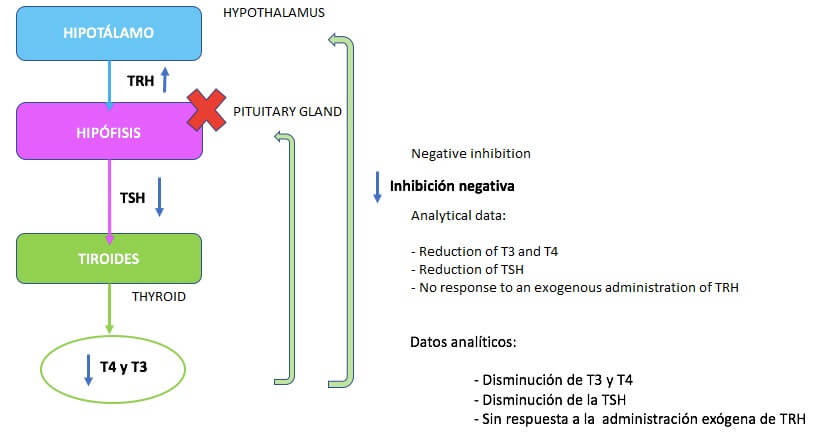
這種類型是由於腦垂體減少TSH的分泌,導致甲狀腺激素分泌減少。低於正常值的TSH分泌減少,會減少刺激甲狀腺(功能正常),最終的結果是減少T3和T4的生成。
這可能是因為:
- 腺體缺血性壞死(因為缺乏血流而死亡)。
- 存在腫瘤。
- 下視丘前葉的一般性破壞,也就是席恩氏症候群。
- 由於調節此軸的負回饋機制,其結果是TRH激素增加(刺激TSH分泌)。然而,這種增加對下視丘沒有任何影響,因為它是失敗的根源。
換句話說,在繼發性甲狀腺機能低下症中,對TRH的增加沒有反應。
三級性甲狀腺機能低下症
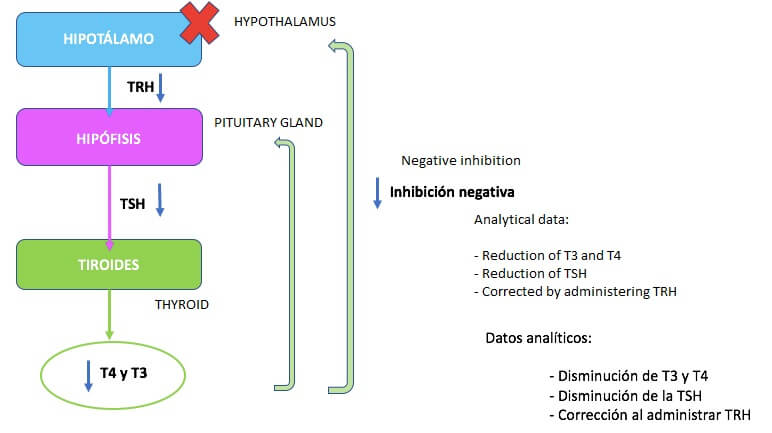
在這種情況下,甲狀腺機能不全是由於下視丘分泌TRH減少導致的。經由減少下視丘的刺激,它分泌了較少量的TSH,結果也減少了甲狀腺刺激,這會導致T4和T3分泌的減少。
在這種情況下,即使甲狀腺激素減少,下視丘的TRH也沒有增加。然而,這種缺陷可以經由外源性TRH治療來修正,因為腦垂體會對其做出反應。
組織對激素的周邊阻力
這種情況很少會發生,這會在存在於組織中的甲狀腺受體相關基因產生突變。因此,這些受體改變其正常功能,導致組織對激素沒有反應。
在其他非常罕見的情況下,問題可能是因為甲狀腺激素的周邊不活動。這可能與T4到T3和T4到T3R轉化過程的變化有關,這會抑制T4到T3的轉化。導致在分析中減少T3,並增加T3R,這是激素的不活動形式。
甲狀腺機能低下症臨床徵兆
症狀與激素缺乏有關,這會轉化為緩慢的代謝過程。這些徵兆包括:
- 雖然環境溫度不高,但仍然感到寒冷。
- 蒼白、寒冷、粗糙的皮膚。皮膚、眉毛和睫毛變得脆弱,並容易脫落。
- 心跳減慢和高血壓。
- 腸道蠕動緩慢引起的便秘。
- 注意力降低及語言和記憶的變化。病患發現自己行動變慢。在控制不良和變化較大的情況下,出現一種稱為黏液水腫性昏迷的症狀。
- 甲狀腺不足時會出現甲狀腺腫。如果缺乏T3和T4的生成,也會出現甲狀腺腫。
- 貧血和低膽固醇血症。
- 兒童:生長遲緩。
此外,還存在從粘液組織沉積物出現的一系列徵兆,這些沉積物是由水和透明質酸組成的,是因為多糖代謝減弱後,而沉積在組織中。
- 臉部腫脹擴散到四肢。甲狀腺機能低下症引起的腫脹稱為黏液水腫。
- 體重增加。
- 舌頭肥大,聲音沙啞。
- 腕隧道症候群。
如何診斷?
分析。醫生會確定甲狀腺素T3和T4以及TSH的濃度。
在一般情況下:
- 游離T3和T4減少和TSH增加:原發性甲狀腺機能低下症
- T3和T4低於正常值 + 減少TSH而沒有外部TRH反應:繼發性甲狀腺機能低下症
- T3和T4減少 + 減少TSH且有外部TRH反應:三級性甲狀腺機能低下症
核素顯像、放射性碘和甲狀腺超音波的醫學影像研究。
甲狀腺機能低下症的治療
甲狀腺機能低下症的治療包括替換甲狀腺素T4(左旋甲狀腺素)。最常用的藥物是左旋甲狀腺素鈉。其處方應該使用盡可能小的劑量來重建T4的正常值。
什麼是甲狀腺機能低下症?
甲狀腺機能低下症是一種內分泌系統疾病。「甲狀腺機能低下症」一詞描述了一組臨床症狀,導致甲狀腺組織中的甲狀腺素作用減弱。
在這篇文章中,我們將研究這種疾病的生物學原因。
下視丘-垂體-甲狀腺軸的功能
TSH(促甲狀腺素,又稱促甲狀腺激素)是在腦垂體前葉接受下視丘荷爾蒙TRH(甲釋素,又稱甲狀腺促素釋素)後分泌的激素。

TSH與特殊受體結合。這些都位於甲狀腺細胞中。在反應時,這一系列過程的最終結果是甲狀腺素的生成和分泌。
- T4(左旋甲狀腺素)只在甲狀腺中產生。
- 大約20%的T3(三碘甲狀腺原胺酸)是在甲狀腺中產生。另外的80%是在目標組織用T4製成的。此過程是由脫碘酶進行的。
- 一部分T4激素轉化為其不活動的形式T3r,這也是由脫碘酶執行的。
這是經由回饋機制來調節的。當T3和T4的濃度達到生理值時,會抑制TSH和TRH的生成。換句話說,它們會停止刺激這些激素的分泌。

甲狀腺機能低下症的主因是什麼?
主因是激素分泌減少,這是大多數情況下發生的事。根據此變化引起的解剖水平,甲狀腺機能低下症可分為原發性、繼發性和三級性。
原發性甲狀腺機能低下症

這種類型發生在甲狀腺本身。腺體減少甲狀腺激素的生成,原因如下:
- 因為腺體量的缺乏,造成腺細胞的數量和其生成的激素量的減少。這是慢性淋巴球性甲狀腺炎(成人甲狀腺機能低下症的主因)所導致的,也是放射性碘治療或甲狀腺切除術(甲狀腺的全部或部分切除)後的結果。
- 因為甲狀腺發育的先天缺陷。
- 因為飲食中缺乏碘,這是開發中國家甲狀腺機能低下症的主因。
- 由於甲狀腺激素生成的阻礙。甲狀腺激素的生成過程可能因為內在或外在原因而改變。當來自內在因素時,此變化是由於生成過程中的激素不足。當來自外在因素時,大部分是由於服用某些藥物(鋰鹽)。
由於下視丘-垂體-甲狀腺軸遵循負回饋機制,甲狀腺激素的下降會導致TSH(最終增加甲狀腺激素)的增加。
TSH高於正常值的增加,是診斷原發性甲狀腺機能低下症最敏感的分析數據。
繼發性甲狀腺機能低下症

這種類型是由於腦垂體減少TSH的分泌,導致甲狀腺激素分泌減少。低於正常值的TSH分泌減少,會減少刺激甲狀腺(功能正常),最終的結果是減少T3和T4的生成。
這可能是因為:
- 腺體缺血性壞死(因為缺乏血流而死亡)。
- 存在腫瘤。
- 下視丘前葉的一般性破壞,也就是席恩氏症候群。
- 由於調節此軸的負回饋機制,其結果是TRH激素增加(刺激TSH分泌)。然而,這種增加對下視丘沒有任何影響,因為它是失敗的根源。
換句話說,在繼發性甲狀腺機能低下症中,對TRH的增加沒有反應。
三級性甲狀腺機能低下症

在這種情況下,甲狀腺機能不全是由於下視丘分泌TRH減少導致的。經由減少下視丘的刺激,它分泌了較少量的TSH,結果也減少了甲狀腺刺激,這會導致T4和T3分泌的減少。
在這種情況下,即使甲狀腺激素減少,下視丘的TRH也沒有增加。然而,這種缺陷可以經由外源性TRH治療來修正,因為腦垂體會對其做出反應。
組織對激素的周邊阻力
這種情況很少會發生,這會在存在於組織中的甲狀腺受體相關基因產生突變。因此,這些受體改變其正常功能,導致組織對激素沒有反應。
在其他非常罕見的情況下,問題可能是因為甲狀腺激素的周邊不活動。這可能與T4到T3和T4到T3R轉化過程的變化有關,這會抑制T4到T3的轉化。導致在分析中減少T3,並增加T3R,這是激素的不活動形式。
甲狀腺機能低下症臨床徵兆
症狀與激素缺乏有關,這會轉化為緩慢的代謝過程。這些徵兆包括:
- 雖然環境溫度不高,但仍然感到寒冷。
- 蒼白、寒冷、粗糙的皮膚。皮膚、眉毛和睫毛變得脆弱,並容易脫落。
- 心跳減慢和高血壓。
- 腸道蠕動緩慢引起的便秘。
- 注意力降低及語言和記憶的變化。病患發現自己行動變慢。在控制不良和變化較大的情況下,出現一種稱為黏液水腫性昏迷的症狀。
- 甲狀腺不足時會出現甲狀腺腫。如果缺乏T3和T4的生成,也會出現甲狀腺腫。
- 貧血和低膽固醇血症。
- 兒童:生長遲緩。
此外,還存在從粘液組織沉積物出現的一系列徵兆,這些沉積物是由水和透明質酸組成的,是因為多糖代謝減弱後,而沉積在組織中。
- 臉部腫脹擴散到四肢。甲狀腺機能低下症引起的腫脹稱為黏液水腫。
- 體重增加。
- 舌頭肥大,聲音沙啞。
- 腕隧道症候群。
如何診斷?
分析。醫生會確定甲狀腺素T3和T4以及TSH的濃度。
在一般情況下:
- 游離T3和T4減少和TSH增加:原發性甲狀腺機能低下症
- T3和T4低於正常值 + 減少TSH而沒有外部TRH反應:繼發性甲狀腺機能低下症
- T3和T4減少 + 減少TSH且有外部TRH反應:三級性甲狀腺機能低下症
核素顯像、放射性碘和甲狀腺超音波的醫學影像研究。

甲狀腺機能低下症的治療
甲狀腺機能低下症的治療包括替換甲狀腺素T4(左旋甲狀腺素)。最常用的藥物是左旋甲狀腺素鈉。其處方應該使用盡可能小的劑量來重建T4的正常值。

- Gilbert, J. (2017). Hypothyroidism. Medicine (United Kingdom). https://doi.org/10.1016/j.mpmed.2017.05.009
- Pineda, J., Galofré, J. C., Toni, M., & Anda, E. (2016). Hipotiroidismo. Medicine (Spain). https://doi.org/10.1016/j.med.2016.06.002
- Gaitonde, D. Y., Rowley, K. D., & Sweeney, L. B. (2012). Hypothyroidism: An update. American Family Physician. https://doi.org/10.1080/20786204.2012.10874256
- Chakera, A. J., Pearce, S. H. S., & Vaidya, B. (2012). Treatment for primary hypothyroidism: Current approaches and future possibilities. Drug Design, Development and Therapy. https://doi.org/10.2147/DDDT.S12894
此文本僅供資訊目的使用,並不取代與專業人士的諮詢。如有疑問,請諮詢您的專家。







